背景:儿童期高血糖是一个重要的观察结果,因为它与从长期住院到死亡的并发症有关。本研究报告了乌干达西南部姆巴拉拉圣无辜儿童医院(HICH)五岁以下儿童高血糖的患病率、临床模式和相关因素。
材料和方法:这是一项以医院为基础的横断面研究,于2017年4月至7月期间进行。该研究招募了在护理人员同意的门诊就诊的五岁以下儿童。随机测量儿童的血糖水平、身高和体重;此外,还进行了结构化问卷调查。
结果:我们招募了284名儿童,其中40.3% (n=114)的年龄在12 - 23个月之间(平均年龄:24.6个月,中位年龄:9.7个月;IQR: 5.8-46.8个月)。男生124例(43.7%)。39名参与者患有高血糖症,患病率为13.7%,(95%置信区间:8.4-18.2),具有不同的临床模式。肥胖儿童发生高血糖的可能性是肥胖儿童的6倍(P=0.000)。虽然那些超重的人并没有表现出高血糖的统计学意义,但他们的风险是其他人的四倍。
结论儿童高血糖症在这种情况下非常普遍,大多数受影响的病例都不为卫生工作者和护理人员所知。这阻碍了他们的医疗干预,也倾向于非常糟糕的血糖控制。这就需要定期监测血糖水平,以减少可预防的死亡。
缩写:AOR-校正优势比,BMI-身体质量指数,CI-置信区间
高血糖症是一种以血糖升高为特征的内分泌和代谢紊乱[1,2]。它表现为由胰岛素绝对缺乏引起的1型糖尿病(T1DM),或继发于肥胖的2型糖尿病(T2DM)[3,4]。尽管五岁以下儿童的高血糖症很少被诊断出来,但它与急性和长期并发症有关,从而使其预后恶化。虽然乌干达的大多数研究都集中在传染病的负担上,但有不可抗拒的证据表明,包括糖尿病和肥胖症在内的非传染性疾病正在增加。这在一定程度上归因于一代人的思维模式转变,其特征是不健康的生活方式,这增加了儿童时期的高血糖。其他相关因素与儿童营养、Apgar评分、出生体重、血糖控制、性别、疾病性质和严重程度有关[7-10]。儿童高血糖负担在非洲不同国家有所不同,如阿尔及利亚为4.4/10万,摩洛哥为20/10万,苏丹为10.3/10万,坦桑尼亚为1.5/10万[11,12]。目前,儿童肥胖是撒哈拉以南非洲地区日益关注的营养健康问题,并被视为儿童高血糖症的独立预测因素。肥胖被定义为由于身体质量指数(BMI)测量的慢性热量失衡而导致的体重过剩。这是儿童基于体重和身高的z分数,参照95%的年龄和性别。
在乌干达,儿童高血糖未得到充分诊断,即使如此,由于缺乏定期监测,加上获得护理方面的不平等,晚期诊断的风险也很高。这导致血糖控制非常差,从而增加了早期出现糖尿病并发症的高风险,包括长期住院、慢性糖尿病和最终死亡。本研究报告了乌干达西南部Mbarara的HICH五岁以下儿童中高血糖的患病率、临床模式和相关因素。
研究设计、持续时间和环境
这是一项以医院为基础的横断面研究,于2017年4月至7月进行。这是在乌干达西南部姆巴拉拉市尼亚米坦加区圣无辜儿童医院的门诊进行的。HICH成立于2009年,是罗马天主教姆巴拉拉大主教管区下的一家以信仰为基础的非营利性私立儿科医院,服务于从该地区和坦桑尼亚西南部一些地区的外围卫生设施转诊过来的半城市居民和农村自给自足农民。它的门诊部每天为大约100名儿童服务,而住院部每年收治2500名15岁以下的儿童。
研究人群和招募标准
我们招募了5岁以下的儿童,他们在HICH的门诊寻求医疗护理,临床怀疑有血糖相关疾病,而护理人员却不知道。如果参与者没有处于昏迷状态,没有接受胰岛素或低剂量多巴胺治疗,并且他们的照顾者同意,他们就会被招募到研究中。
样本大小估计,抽样和数据收集技术
我们使用了Kish和Leslie公式(1965),给出了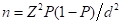 ;其中,n为期望样本量,Z为95%时的正态分布,P为5岁以下儿童高血糖比例(根据high记录,2016年为20%),(1-P)为无高血糖比例,d为允许误差设置为5%。
;其中,n为期望样本量,Z为95%时的正态分布,P为5岁以下儿童高血糖比例(根据high记录,2016年为20%),(1-P)为无高血糖比例,d为允许误差设置为5%。
在替换,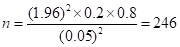 的孩子。
的孩子。
参与者按顺序入组,直到达到所需的样本量。检测实验室随机血糖水平,以及人体测量(体重和身高)。儿童的体重最接近0.1公斤(Kg),他们穿着轻便的衣服,使用便携式数字秤校准到最接近的零。在孩子无法站立的情况下,看护人被告知站在磅秤上,先测量他或她的体重然后给孩子和看护人称重。为了得到孩子的体重,从孩子和照顾者的测量值中减去照顾者的体重。它们的高度最接近0.1厘米(cm),使用校准的固定底座便携式木尺测量。这些都做了两次,并使用它们的平均值进行分析。小于2岁或小于87厘米的儿童在躺下测量。研究助理将孩子的身体(头和腿)保持在适当的位置,以确保准确性。使用问卷调查收集每个同意参与者的社会人口特征,并使用参与者首选的语言。 The body mass index (BMI) was used to classify obesity [13], and was based on the percentiles as given by the expert committee recommendations in which; underweight was for children less than the 5th百分位数,正常或健康的5分之一th百分位数要小于85th百分位数,超重被认为是85th小于95th而等于或大于95的人则被认为是肥胖th百分位(14、15)。
标本收集和实验室分析
用无菌棉浸泡在70%乙醇中仔细消毒后,从脚跟或手指处取血样。第一滴血被擦去,随后的血液通过毛细管作用进入试纸条。将试纸条放入便携式血糖仪中测定葡萄糖浓度,结果显示在数字屏幕上,记录至0.1mmol/L。随机血糖值>126mg/dL (7.0mmol/L)为高血糖。分为轻度高血糖(126 ~ 160mg/dL/7.0 ~ 9.0mmol/L)、中度高血糖(161 ~ 200mg/dL/9.0 ~ 11.0mmol/L)和重度高血糖(200mg/dL/11.0mmol/L)[16]。为确保可靠性,每天进行对照,并使用COBAS C111自动分析仪(罗氏诊断国际有限公司,Rotkreuz,瑞士).
数据分析
使用EPI INFO输入数据,使用SPSS(17.0版)进行清理和分析。高血糖的患病率被确定为血糖水平升高的人与总参与者的比例。采用轻度、中度和重度的参考水平来确定高血糖的模式。采用Logistic回归探讨相关因素,并采用比值比确定相关性。
道德的考虑
获得克拉克国际大学(原国际健康科学大学)研究和伦理委员会的伦理批准。批准的方案也由姆巴拉拉科技大学医学院研究和伦理委员会审查并通过。进行这项研究已获得医院院长的许可,并从参与者的监护人/照顾者那里获得参与这项研究的书面同意。
我们招募了284名儿童;其中124例(43.7%)为男孩。年龄≤11月龄患儿54例(19.0%)。多数患儿年龄在12 ~ 23个月(40.3%,n=114)。参与者的平均年龄为24.6个月,标准差为+11.7(中位年龄:9.7个月;IQR: 5.8-46.8个月)。社会人口特征见表1。
表1。研究参与者的社会人口特征。
变量 |
频率(n =) |
百分比(%) |
性别 男性 女 |
124 160 |
43.7 56.3 |
年龄(个月) ≤11 12至23 24至35岁 36 - 47 48至59岁 |
54 114 28 27 61 |
19.0 40.3 9.9 9.5 21.5 |
监护人受教育程度 没有一个 初级水平 二级水平 中学后 了解孩子的血糖状况 没有 是的 |
87 138 54 5 284 0 |
30.6 48.6 19.0 1.8 100.0 0 |
39例高血糖(13.7%,95%可信区间:8.4-18.2)。在高血糖参与者中,随机葡萄糖水平(mmol/L)和体重指数(BMI, Kg/m)2)的测定结果见表2。
表2。研究参与者的高血糖模式。
变量 |
频率,n = |
百分比,% |
随机血糖水平 轻度高血糖(110-160mg/dL/ 6.0-9.0mmol/L) 中度高血糖(161-200md/dL/ 9.0-11.0mmol/L) 重度高血糖(>200mg/dL/ 11.0mmol/L) |
18 16 03 |
46.2 41.0 7.8 |
体重指数(BMI, Kg/M)2) 最佳体重(第5百分位至小于85th百分位) 体重不足(5th百分位) 超重(85th小于95th百分位) 肥胖(等于或大于95th百分位) |
08 03 22 06 |
20.5 7.8 56.4 15.3 |
通过分析,评估性别、年龄类别和BMI等变量与高血糖的统计学相关性,见表3。结果显示,肥胖是高血糖的6倍(P=0.000)。虽然那些超重的人没有显示出统计学上的显著性,但他们的患病风险是其他人的四倍。
表3:与高血糖相关的因素。
变量 |
高血糖,n (%) |
双变量分析Aor * (95% ci) |
P值 |
性别 男性 女 |
23日(59.0) 16 (41.0) |
1 0.89 (0.77 - -1.4) |
0.441 |
年龄(个月) 6到11 12至23 24至35岁 36 - 47 48至59岁 |
02年(5.1) 12 (30.8) 09年(23.1) 06年(15.4) 10 (25.6) |
1.05 (0.98 - -1.73) 1.12 (0.98 - -1.76) 1.18 (1.03 - -2.64) 1.24 (0.78 - -2.31) 1 |
0.755 0.067 0.883 0.642 - |
身体质量指数 最佳体重 体重过轻 超重 肥胖 |
08年(20.5) 03 (7.8) 22日(56.4) 06年(15.4) |
1 0.93 (0.86 - -1.1) 3.88 (2.81 - -4.26) 6.48 (4.33 - -8.82) |
- 0.417 0.123 0.000 |
本研究中高血糖的患病率为13.7%,高于突尼斯报告的0.4%和伊朗报告的0.3%。这项研究的患病率很高,这是因为延迟寻求医疗保健的危重儿童是研究参与者,其临床状态可能在压力后血糖水平激增。在我们的研究中,大多数患有高血糖症的儿童只有轻度到中度。这一现象与突尼斯2010年报道的情况类似。虽然乍一看这似乎并不令人担忧,但许多报告表明,即使是轻度或中度高血糖也会增加发病率和死亡率[2,4,7,11]。其他研究发现,肥胖与高血糖密切相关,这一发现与其他国家的报道相似[8,12]。这归因于代谢功能障碍,涉及调节脂肪积累(肥胖)和糖酵解(高血糖)的线粒体模式。本研究的局限性包括由于成本限制,我们没有确定糖化血红蛋白水平,这是高血糖的金标准。此外,研究参与者并没有禁食,因此在阐明基于空腹血糖水平的实际情况方面留下了空白。此外,我们的研究是在一家转诊医院进行的,因此在这种情况下可能会高度选择性地观察到更严重的高血糖形式。 Being a cross sectional study, causality is not well established.
根据研究结果,我们得出以下结论:a)高血糖症在HICH门诊就诊的5岁以下儿童中普遍存在;b)大多数受影响的儿童患有轻度至中度高血糖症,卫生工作者或护理人员均未怀疑。缺乏怀疑阻碍了他们的医疗支持。研究结果表明,葡萄糖检测需要成为门诊常规护理的一部分。当出现异常时,需要强调咨询。如果孩子是强迫症,就需要更多的努力来解决这个问题。需要对该转诊医院所服务的环境进行社区外展,以确定问题的普遍程度以及如何管理最佳干预措施。随着时间的推移,这是减少并发症和死亡率所必需的。
作者要感谢支持这项工作的圣无辜儿童医院的工作人员。我们非常感谢微研(www.Microresearch.ca),特别是Noni E MacDonald对手稿的最后编辑的帮助。
这项工作没有得到任何资助。
GFS、CA和IMT参与了研究的构思和设计、数据采集、分析和解释、稿件的起草和修改。CA和IMT对手稿进行了严格的修改。所有作者都阅读并批准了最终的手稿。
作者报告在这项工作中没有利益冲突。
- Kelishadi R(2007)发展中国家儿童超重、肥胖与代谢综合征。论文牧师29日:62 - 76。[Crossref]
- Lloyd L, Langley-Evans S, McMullen S(2011)儿童肥胖与成人代谢综合征风险的系统回顾。国际肥胖杂志36: 1 - 11。
- Wabitsch M, Hauner H, Hertrampf M, Muche R, Hay B等。(2004)德国高加索儿童和青少年肥胖的II型糖尿病和血糖调节障碍。国际肥胖及相关代谢紊乱杂志28日:307 - 313。
- Osei K, Schuster DP, Amoah AG, Owusu SK(2003)非洲糖尿病。1型和2型糖尿病在撒哈拉以南非洲的发病机制:对过渡人群的影响。心血管风险10: 85 - 96。[Crossref]
- 李建军,李建军,李建军(2011)儿童和青少年超重和肥胖对成年期发病率和过早死亡的长期影响:系统评价。在J Obes35: 891 - 898。[Crossref]
- (2010)法国青少年超重和肥胖的危险因素:身体活动、久坐行为和父母特征。营养26日:192 - 200。[Crossref]
- madah M, Nikooyeh B(2010)伊朗Rasht儿童超重的相关因素:性别、母亲教育、不吃早餐和父母肥胖。公共卫生营养13: 196 - 200。[Crossref]
- 魏斯R, J Dzuira, Burgert, Tamborlane WV, Taksali SE等。(2004)儿童和青少年肥胖与代谢综合征。[英]医学350: 2362 - 2374。[Crossref]
- Hendrie G, Coveney J, Cox D(2011)使用结构方程模型定义家庭环境中儿童肥胖及其相关行为的复杂性。公共卫生营养15: 48-57。[Crossref]
- 李建平,李建平,李建平。(2007)胰岛素抵抗、代谢综合征与1型糖尿病并发症的关系。糖尿病护理30: 707 - 712。[Crossref]
- 王晓明,王晓明(2010)危重儿童低血糖与死亡率的关系。儿科危重护理医学11: 690 - 698。[Crossref]
- 王宝杰,王宝杰,王文杰,等。(2006)儿童重症监护病房低血糖、高血糖和血糖变异性与发病率和死亡率的关系。儿科118: 173 - 179。[Crossref]
- Zimmermann M, Gubeli C, Puntener C, Molinari L(2004)瑞士6-12岁儿童超重和肥胖的国家样本检测:美国疾病控制和预防中心和国际肥胖工作组体重指数参考值的准确性和有效性。美国临床营养学杂志79: 838 - 843。
- 美国疾病控制与预防中心(2015)健康体重,评估儿童和青少年体重指数。
- 陈建军,陈建军,陈建军(2006)儿童超重和肥胖的标准定义:国际调查。BMJ320: 1240 - 1243。[Crossref]
- 美国糖尿病协会(2005)。
- Ghannem H, Harrabi I, Gaha R, Trabelsi L, Chouchene I,等。(2001)突尼斯学龄儿童糖尿病流行病学调查。糖尿病的代谢27日:613 - 617。
- 李建军,李建军,李建军,等(2015)北京市小学生糖尿病及前驱糖尿病患病率调查。伊朗J儿科学25: e183。[Crossref]

